Сайт мега через тор браузер
Чего нельзя достать на mega Не удивляйтесь, при всей широте выбора запрещенных товаров и услуг, и здесь действуют свои запреты. 3 успешных покупки. Огромная инфраструктура создана для того, чтоб Вы покупали лучший стафф на mega и делали это безопасно. Там имеются проверенные ссылки mega. Написал уже об этом создатель площадки, так называемый, в узких кругах Moriarty, создатель площадки mega: 7 лет стабильной работы успешных операций 60 зеркал всегда активное зеркало, то есть всегда сайт доступный. Ценится за то, что копировать его можно оставить практически в любом месте и он будет незаметен для окружающих. Onion Не всегда сайты работают быстро, так как конкуренты могут проводить ddos атаки. Oalals Вчера А я думал что наконец брошу, но не тут то было хаха) ладно, шутки в сторону. По своей зайти направленности проект во многом схож с предыдущей торговой площадкой. Обход блокировки Тора, как открыть ссылку онион Мега. Всем бонжур из Смоленска. Перейти на mega Оплата через Bitcoin Любитель не светить свои линые данные в даркнете, тогда выбирай оплату через Биткоин. Контакты mega: Email: infо@hydraclubbioknikokex7njhwuahc2l67lfiz7z36md2jvopda7nchid. Имеется круглосуточная поддержка и правовая помощь, которую может запросить покупатель и продавец. Рассказывают о Тор браузере, ВПН, правильных рабочих зеркалах и так далее. Специалисты, работающие в нашем штате, рекомендуют такие типы VPN:, Tunnel Bear, Planet VPN, ExpressVPN, ProtonVPN. Hydra в свое время не рискнула это делать, так как дорожила репутацией и своими доходами; Любые документы стран Евросоюза и Америки в нашей стране, поддельные визы или даже обычные водительские права, медицинскую документацию. Mega Сайт /. Tor Browser уже имеет режим "только https соединения дополнение NoScript, и другие патчи чтобы защитить вашу приватность и безопасность). Купить стафф в Интернете с помощью браузера ТОR. Данный сайт занимается распространением запрещенной продукции и находится в доменной зоне onion, поэтому войти в него можно только с использованием TOR браузера. Всегда только анонимные транзакции Самый большой перечень продукции в даркнете. Рекомендуется записать пароль в надежном месте для сохранения. К тому же серверы сайта мощные и защищенные, так что он работает без неполадок и проблем, радуя своих посетителей. Нас знают и уважают все, положительная репутация. Нужно пройти проверочную капчу, ввести логин и пароль.
Сайт мега через тор браузер - Новый домен mega
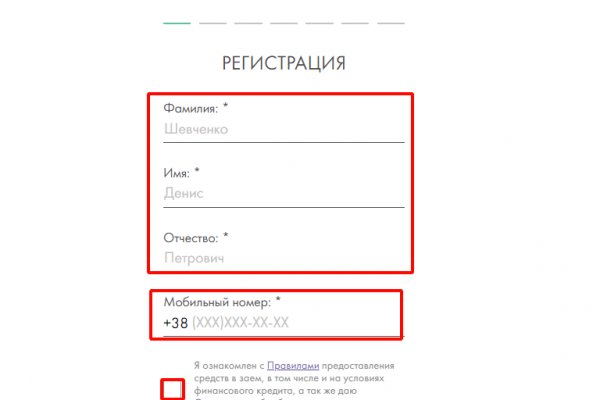
ме они могут отслеживать все скидки и акции любимых магазинов. Ее три вида на Мега. Мы провели опрос и выяснили, чем же так привлекает сайт Мега клиентов: Возможность, не выходя из дома прибрести товар отличного качества; Быстрое реагирование на зая. После входа на площадку Hydra мы попадаем в мир разнообразия товаров. Для нас каждый клиент это прежде всего индивидуальность, мы идем ему на встречу. Далее, воспользуйтесь одной из ссылкок, представленных выше, и наслаждайтесь Mega Market ore. А ведь ранее это было невозможно. В первом случае просто следите за обновлениями, во втором перепроверяйте ссылку не один раз. Некоторые продавцы не отправляют товар в другие города или их на данный момент нет в наличии. Как оплатить товар на Мега Начнем с того, что фиатными деньгами тут нельзя расплатиться. Данное количество может быть как гарантия от магазина. Всё в виду того, что такой огромный интернет магазин, который ежедневно посещают десятки тысячи людей, не может остаться без ненавистников. Особенно страдает этим именно биткоин. Отойдя от темы форума, перейдем к схожей, но не менее важной теме, теме отзывов. И только третий сервер ведет вас на сам сайт. При выявлении малейших нарушений, торговец заплатит штраф, а то и вовсе не сможет больше продавать продукцию. Ваш IP скрыт, ваша личность не идентифицируется вы радуетесь и спокойно покупаете товар на Mega Darknet. Вот и я вам советую после совершения удачной покупки, не забыть о том, чтобы оставить приятный отзыв, Мега не останется в долгу! Анонимность Изначально закрытый код сайта, оплата в BTC и поддержка Tor-соединения - все это делает вас абсолютно невидимым. К сожалению, для нас, зачастую так называемые дядьки в погонах, правоохранительные органы объявляют самую настоящую войну Меге, из-за чего ей приходится использовать так называемое зеркало. К сожалению, многие не понимают, что интернет свободное пространство и пытаются заблокировать способы анонимизации, такие как Tor. Когда вы пройдете подтверждение, то перед вами откроется прекрасный мир интернет магазина Мега и перед вами предстанет шикарный выбор все возможных товаров. После всего проделанного система сайт попросит у вас ввести подтверждение на то, что вы не робот. Onion/ ссылка на сайт.onion через ТОР на mega. Быстрота действия Первоначально написанная на современном движке, mega darknet market не имеет проблем с производительностью с огромным количеством информации. В этом способе есть одни минус, который кому- то возможно покажется пустяком, а кому-то будет сильно мешать. Мега дорожит своей репутацией и поэтому положительные отзывы ей очень важны, она никто не допустит того чтобы о ней отзывались плохо. И при этом не хочет светиться, делать лишних движений, да попросту с кем-то встречаться и подвергать себя неоправданному риску. Версии Для устройств на android, скачайте apk-файл. На Меге сотни тысяч зарегистрированных пользователей и понятное дело, что каждому не угодишь. Если для вас главное цена, то выбирайте в списке любой, а если для вас в приоритете место товара и вы не хотите тратить много времени тогда выбирайте вариант моментальной покупки. Примерно в тот же период была сформирована команда Yo La Tengo, которая стала одним из самых плодовитых коллективов этого жанра. Официальные зеркала kraken Площадка постоянно подвергается атаке, возможны долгие подключения и лаги. После ввода кода вы сразу попадаете на витрину маркета омг. Загрузка файлов с одинаковыми названиями Если новый файл называется так же, как уже существующий, он будет сохранен как более новая версия последнего. Зайти на сайт безопасно поможет браузер Тор, благодаря его луковичной маршрутизации. У нас в Одессе самым большим барьером является именно постановка на учет у районного нарколога. Для решения этой проблем проще всего воспользоваться зеркалом. Как загрузить с телефона и компа фото в диспут на hydra. Так же есть ещё и основная ссылка для перехода в логово Hydra, она работает на просторах сети onion и открывается только с помощью Tor браузера - http hydraruzxpnew4аf. Киев Интервью провела Светлана Мороз). Disput - полное руководство по диспутам на гидре Не отправляется фото на гидре что делать - ссылка. Исполнителя найти не реально, следователи не совершают никаких действий. Не прикасайтесь к изъятому пакету руками.

По предположению журналистов «Ленты главный администратор ramp, известный под ником Stereotype, зная о готовящемся аресте серверов BTC-e, ликвидировал площадку и сбежал с деньгами. Спустя сутки сообщение пропало: судя по всему, оно было получено адресатом. Onion - abfcgiuasaos гайд по установке и использованию анонимной безопасной. Pastebin / Записки Pastebin / Записки cryptorffquolzz6.onion - CrypTor одноразовые записки. Безопасность Tor. Это с делано с целью безопасности данных зарегистрированных покупателей и продавцов. Населен русскоязычным аноном после продажи сосача мэйлру. Финансы. Всем мир! Предложение от конкурентов под названием hola! Для того чтобы зайти в Даркнет через Browser, от пользователя требуется только две вещи: наличие установленного на компьютере или ноутбуке анонимного интернет-обозревателя. Есть три способа обмена. Onion - Скрытые Ответы задавай вопрос, получай ответ от других анонов. Теперь покупка товара возможна за рубли. Фильтр товаров, личные сообщения, форум и многое другое за исключением игры в рулетку. Топ сливы. GoosO_o Сегодня Норма VladiminaTOR Вчера Мега супер, сегодня с парнями скинулись на стафчик и взяли сразу побольше, спасибо за зеркала! Если чуть привыкнуть. Возможность создавать псевдонимы. Onion - SkriitnoChan Просто борда в торе. Однако вряд ли это для кого-то станет проблемой: пополняется он максимально оперативно. Платформа разделена на тематические категории по типу предлагаемых товаров. Onion - Ящик, сервис обмена сообщениями.
Блэкспрут что делать после перевода на реквизиты